③鵞足炎
⑧平泳ぎ膝
⑨タナ障害
⑩膝痛
⑫慢性関節リウマチ
⑬痛風
⑭大腿骨内側顆骨壊死
⑮結核性膝関節炎
⑯膝蓋軟骨軟化症
変形性膝関節症
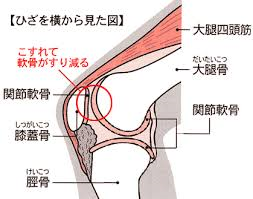
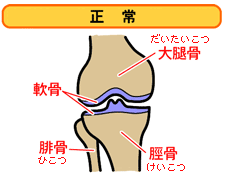
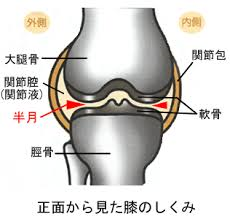
膝関節部分は関節包という袋で包まれ、内貼りしている滑膜から分泌される関節液で満たされています。 関節液は潤滑油のような働きをするとともに、関節軟骨へ栄養を運び老廃物を持ち去ります。 関節軟骨には血管がないので血液により栄養は供給されないません。
関節軟骨は骨と比べると弾力性がありタイヤのゴム程度の柔らかさです。
また表面が非常になめらかでツルツルしていてほとんど摩擦がありません。
そのおかげでひざはスムーズに動き、骨が直接すり減ることがないのです。
したがって絶えず新陳代謝が行われこのツルツルや弾力を保つ必要がありますが、軟骨には血管がないので滑膜から分泌される関節液を栄養源としています。
しかし血行がないため軟骨をつくる細胞が供給されないので、軟骨がいったん傷ついたりすり減ったりしたとき修復されにくいという性質を持っています。
若い人の軟骨は白く光沢があり、弾力もあります。
それが加齢とともに、軟骨は黄色くなって、徐々に弾力がなくなってきます。そうなると軟骨が摩耗しやすくなります
変形性膝関節症の症状
男女比は1:4で女性に多くみられ、高齢者になるほど罹患率は高くなります。
特に60代女性の約40%、70代女性の約70%がかかっているといわれております。
日本国内に限っても患者数は約3,000万人というありふれた疾患であり、年だからとあきらめたり、我慢しているケースが多いのもこの病気の特徴です。
同じ変形性膝関節症でも、症状の現れ方や進み方は人によって千差万別です。
X線写真では膝関節の変形が相当進んでいるのに症状がほとんどない人、逆にひどく痛むのにX線写真では変形がほとんど見られない人など様々です。
変形性膝関節症の主な症状は、膝を動かしたときに生じる膝の痛みです。
しばらく座って休んだりした後に立ち上がろうとした際に、一瞬ズキッとした痛みが生じることがあります。これを、「スターティング・ペイン」と呼んでいます。
最初は、立ち上がるとき、歩き始めるときなど、膝に体重がかかりやすいときに痛むことが多く、もう少し進行すると階段の上り下りのとき、正座したときなど、特別な動作をしたときにも痛みが生じるようになります。
じっとしていると痛みが軽くなりますが、病気が進行していくと安静時でも痛みがとれないことがあります。
関節に炎症が起こり、膝のお皿の周辺に水が溜まります。水が溜まると膝が腫れて、痛みが生じたり膝が動かしにくくなったりすることがあります。
正座やしゃがむなどの膝を曲げる動作が難しくなったり、膝を伸ばすことが難しくなったりします。また、歩き始めるときに横にぶれることがあります。
進行度によって重症度は大きく5段階(ステージⅠ~Ⅴ)に分けられます。
ステージⅠ
関節軟骨の劣化がはじまります。
関節にかかる負担に耐えられなくなると、ツルツルだった関節軟骨の表面に傷がついたり劣化したりする「軟骨変性」が起こります。
だんだん関節軟骨の弾力がなくなり衝撃吸収能力が落ちてくる時期です。
朝起きて歩き始めた時の「膝の違和感」が最も早く現れる症状です。
この段階では、膝に力がかかる動作で痛みがでることもありますが、この痛みは長続きせず、しばらく休むと痛みがなくなる場合がほとんどです。
ステージⅡ
軟骨がすり減りはじめます。
関節軟骨の表面の傷や劣化が進み、表面に裂け目が出て剥がれはじめ徐々に関節軟骨が擦り減りはじめます。
擦り減った軟骨のカスのようなものを除去しようと関節液が多く分泌されて腫れてきます。
膝が張っているような重くだるい感じもでてきます。
また、擦り減った軟骨のカスのようなものが、滑膜を刺激し炎症が起こり痛みが出てきます。
ステージⅢ
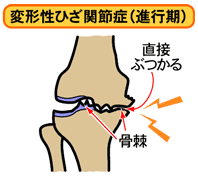
更に進行すると関節軟骨が擦り減り半月板も弾力を失う為、大腿骨と脛骨の間にあるべきすき間=関節裂隙が狭くなっていく。
そうすると骨にかかる負担が増えてくるため、骨が自分を守ろうとして硬くなったり=骨硬化、とげ=骨棘やでっぱり=骨堤のようなものを作ります。
膝に水がたまって強く痛んだり、走ったり階段の上り下りもつらく、特に下りがつらくなります。
ステージⅣ
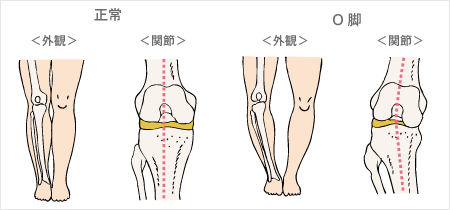
O脚や膝のくの字変形が目立つようになってきます。
関節軟骨の擦り減りが進行し関節裂隙はますます狭くなり、骨棘、骨堤、骨硬化も進みます。
関節軟骨の部分的な欠損や、半月板も変性や損傷がみられるようになります。
膝の使い方の癖などで関節軟骨の一部が擦り減り、O脚や膝が伸びきらず、くの字になる等の関節変形が目立つようになってきます。
また日本人はO脚気味の人が多いので内側に負荷が掛かりやすいです。
スポーツを続けるのは難しくなり日常生活にも支障が出てきます。
また、関節液が過剰な関節液が溜まる「膝関節水症」を引き起こします。
しかし、関節内のヒアルロン酸は逆に減少します。
ステージⅤ
関節軟骨が消失、骨が直接こすれ合うようになります。
関節軟骨が完全に擦り減って関節裂隙がなくなり骨硬化が進みます。
骨同士が直接こすれ合う膝に力のかかる動きをするとコリコリ、ガリガリといった軋轢音が出るような感じを受けるようになります。
O脚などの変形が進み、膝を完全に曲げたり伸ばしたりすることが出来なくなります。
痛みが引かなくなり、日常生活では杖や手すりが必要になってきます。
この段階になると、日常生活に支障が起こるほどの痛みになりますので、仕事をする、買い物に行く、旅行に出かける等の社会活動が思うようにできなくなります。
活動範囲が狭まり、外界からの刺激が少ない生活になるとストレスがたまり、うつ状態に陥りやすくなります。
また、高齢者の中には、家の外に出ない生活が続くと、認知症の症状が現れてくる人もいます。
変形性膝関節症の原因
変形性膝関節症は大きく2つに分類されます。
膝関節のクッションの役目を果たす膝軟骨や半月板が長期間に少しずつ擦り減り変形することで起こるもの(一次性変形性膝関節症)といい、関節リウマチや膝のケガなどの他の原因によって引き起こされるもの(二次性変形性膝関節症)といいます。
変形性膝関節症の多くは一次性が原因です。
(1)一次性変形性膝関節症の原因
変形性膝関節症は荷重が膝関節にかかることから関節軟骨が破壊されて起こりますが、なぜ関節軟骨が破壊されるのか、はっきりした原因は解明されていませんが、 傾向として、加齢、女性、肥満、O脚・X脚、筋力低下、膝への負担の大きいスポーツの習慣、O脚や偏平足など足部の変形、足に合わない靴およびハイヒール、へバーデン結節の方などの要因があげられています。

(2)二次性変形性膝関節症の原因
若い時にスポーツや事故などでので靱帯損傷などが、変形性膝関節症の原因となることがあります。
要因としては、膝周辺の骨折による関節軟骨の損傷、靭帯損傷、半月板の損傷、膝蓋骨の脱臼、膝関節の捻挫、慢性関節リウマチなどの 靱帯損傷や骨折などの外傷や関節のかみあわせの障害などが原因で変形性膝関節症が起こします。
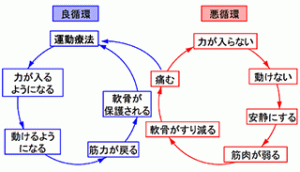
膝の関節拘縮
膝を真っ直ぐに伸ばしたり深く曲げる膝の屈伸運動は、靱帯や関節包などが著しく緊張するので関節軟骨への負担も大きく、関節が傷んでいると激しく痛みます。
最初は痛みを避けようとして自然と膝の曲げ伸ばしをしないようになります。
ところが曲げ伸ばしをしないでいると靱帯や関節包、筋肉などの柔軟性がなくなり、今度は伸ばそうとしても伸ばせない、曲げようとしても 曲げられないようになっていきます(関節拘縮)。
更に痛むので動かさないでいると拘縮が進むという悪循環に陥ってしまいます。
この様に、変形性膝関節症にかかると、膝の痛みの為にあまり歩かなくなり、脚の筋肉が衰えていきます。
膝を守っている筋肉が衰えるとさらに膝に負担がかかります。
このような悪循環から脱するためには、早期に治療を受けることが大切です。
軟骨や骨には神経が通ってないので、軟骨が削れたから痛いのではなく、炎症が起きることで痛みが出てきます。
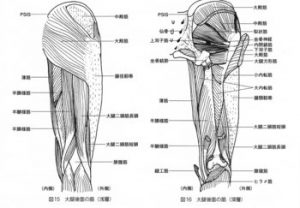
膝の靱帯損傷
膝の靱帯
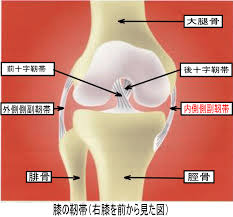
膝関節には、その関節の安定した動作を補助する靱帯(主に関節する2つ以上の骨を接続するすじ状の繊維性結合組織)が取り巻いています。
靭帯は、薄く硬い丈夫なゴムのようなもので、筋肉のように自由に伸び縮みする伸縮性はありません。膝を安定させるだけでなく、動きを制御する機能があります。
膝の靭帯は、関節の前後、内側、外側に4本あり、それぞれ前十字靭帯、後十字靭帯、内側側副靭帯、外側側副靭帯と呼びます。
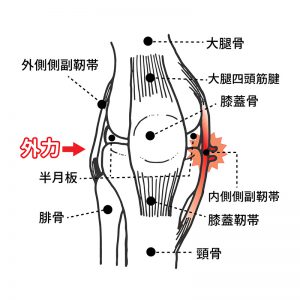
膝の靭帯損傷とは、スポーツや事故などで膝に強い負荷がかかったときに、靭帯の一部が傷つき、裂けたり破けてしまったものです。
明らかな損傷が見られない軽度なものが「捻挫」、 靭帯が部分的に切れたものを「靭帯損傷」、 完全に切れてしてしまったものを「靭帯断裂」と呼んでいます。
膝の靱帯損傷の原因
膝の靱帯に過剰なストレスが、瞬間的にあるいは持続的にまたは反復して作用すると靱帯損傷が発生します。
膝関節を強く捻ったり伸ばしたりした時など事故やスポーツによる外傷で発症する外傷性靱帯損傷とスポーツや作業時の繰り返される動作による疲労性靱帯損傷です。
また、外傷性靱帯損傷のなかに、人や物とぶつかった時に起こる接触型と走った状態から急停止したり、急激な回転・方向転換をしたり、ジャンプ後の着地の瞬間に起こる非接触型とにわけられます。
その損傷の程度や損傷部位により完全修復されない場合も非常に多く、後遺症として動揺関節(関節がある一定の動作に対し不安定となる)や慢性関節炎(慢性的な膝関節の痛みと腫れを起こす)に至る症例に遭遇することも大変に多いのが現状です。
接触型
例えば、サッカー、バスケットボール、ラグビーなどのスポーツ中にタックルやスライティングで膝に直接強い衝撃を受け、膝が不自然な方向に曲がったり、膝が伸びきった状態から更に伸ばされるような力が加わることで靭帯が損傷します。転んで膝から地面に落ちた、交通事故でダッシュボードに膝を打ちつけたといった時などは後十字靭帯を損傷することがあります。
非接触型
走った状態から急停止したり、急激な回転・方向転換をしたり、ジャンプ後の着地の瞬間に起こる膝の靱帯損傷です。スポーツで素早く体の向きを変える、急激な切り返しを続けるなど、膝に大きな「ひねり」を加えることで損傷が起こります。
特にバレーボールでアタックを打った後の着地時、サッカーやラグビーのフェイント時に膝が内側、つま先が外側を向いた状態になりやすく損傷が起こりやすくなります。
膝の靱帯損傷の状況
一番損傷しやすいのが内側側副靭帯で、その次に多いのが前十字靭帯です。
ほとんどがこれらの損傷によるものですが、まれに後十字靭帯損傷のケースも見られます。外側側副靱帯は単独で損傷することはほとんどありません。外側側副靱帯は、事故などで大きな損傷を負ったときに複数の靱帯を同時に損傷・断裂する事があります。
前十字靭帯の損傷は、比較的筋力が弱く、関節の弛緩性の高い女性に多い傾向があります。
・内側側副靭帯:外反(膝が外側から内側に曲がる)に捻ると損傷しやすい。
・外側側副靭帯:内反(膝が内側から外側に曲がる)に捻ると損傷しやすい。
・前十字靭帯:膝に捻る等の力が加わると損傷しやすい。
・後十字靭帯:膝を前方から打撲した際の後方への力で損傷しやすい。
内側側副靭帯損傷では膝の内側の疼痛、可動域の制限、不安定性が認められます。
前十字靭帯損傷では切れた瞬間「バシッ」という音を聞くことがあり、関節に血がたまり、激痛を感じます。
前十字靭帯損傷の症状として膝くずれや関節水腫(かんせつすいしゅ)の他、二次的に半月板が切れると半月板損傷の症状が認められます。
後十字靭帯損傷では受傷直後に脛骨粗面(膝蓋骨の約3cm下の骨の出っぱり)の皮膚に打撲(だぼく)のあとや挫創(ざそう)が認められることや、屈曲位での後方不安定性が残ることもありますが、スポーツ活動に問題がない場合も少なくありません。
靭帯損傷が発症しやすいスポーツ
- 野球、サッカー、バレーボール、バスケットボール、ラグビー、アメリカンフットボール、ハンドボール、スキー、格闘技など
内側側副靭帯損傷
膝の靱帯損傷の内、8割以上の発生頻度を有すると言われており、膝の靱帯損傷の中では、最も多く遭遇する症例です。
内側側副靭帯は主に外反動揺性(外側に反る不安定性)を防止している靭帯で、外反や外旋(外側に反ったり回転する力)を強制されると切れてしまいます。
損傷の度合いにより、重症度は以下の3つに分けられます。
軽度(I度)の場合は、単なる膝の捻挫として扱われることもあります。
・I度… わずかな線維が損傷した状態。疼痛のみで不安定性はない。
・II度…一部が断裂した状態。膝を伸ばした状態で不安定性はないが、
30度ほど屈曲すると不安定性が認められる。
・III度…完全に断裂した状態。膝をまっすぐ伸ばした状態でも不安定性を認める。
前十字靭帯損傷を合併している可能性があります。
Ⅰ度の損傷は2~4週間、Ⅱ度の損傷は6週間、Ⅲ度は手術適応になります。(3~4ヶ月でスポーツ復帰できるようになるとはいわれております)
前十字靱帯損傷
前十字靭帯は下腿の前方移動、前内方への回旋を防止している靭帯で、下腿が前方へ引っ張られたり、内旋されたりする力や強い外反力で切れてしまいます。
男性より筋力が弱く、関節の弛緩(しかん)性の強い女性に好発します。
男性ではコンタクト(接触)プレーでの発生が目立ちますが、女性では非コンタクトプレーでも起こります。
前十字靱帯を損傷した時は、スポーツ中などに膝がガクッととなったり(膝くずれ Giving way)、ズレた感じが起こり損傷時に、「ブチッ」「バチッ」「ボキッ」といった断裂音が聞かれたり感じられたりします。また、痛みに伴い関節内の出血による腫れが生じることもあります。
損傷を放置した場合、小さな歪みにより関節水腫(かんせつすいしゅ)が起こりやすくなります。また、膝くずれや不安定感が続くと内側半月板(関節のクッション)が擦り切れてきます。それによって半月板損傷(断裂)が合併し、半月板を切除しなければならなくなることが多く、それに引き続き(関節表面の軟骨が削れていききます)軟骨損傷が起こります。
日常生活復帰までには、約2ヶ月程度。スポーツに復帰するまでは、約6~9ヶ月。スポーツでも競技レベルにあれば1年以上かかるといわれております。
外側側副靱帯損傷
外傷性の外側側副靱帯は、靱帯の単独損傷としてはほとんど見られず、十字靱帯損傷や膝窩筋(膝裏の筋肉)損傷あるいは半月板(膝関節の中にある軟骨)損傷に合併して起こります。
外側側副靱帯は、膝の外側を補強する靱帯で膝の内反動揺を防ぐ役割があります。
症状としては、痛みが主な特徴です。痛みを感じる部分は膝の外側、圧迫すると痛みを生じます。
膝を曲げ延ばししたときに膝の外側に痛みを生じ、膝を内側にそらすとぐらぐらしてしまいます。
膝を内側に捻った時に不安定感も感じます。
原因としては、主に膝の過度の内反が作用したときに発生します。
スキーのボーゲン(内股で滑る形)や、サッカー、バスケット、柔道などのスポーツに多く起こり、また外傷性以外では、O脚などの膝の内反変形が存在する場合の疲労性炎症も見られます。
軽度であれば1ヶ月程度。中度であれば2~3ヶ月程度。重度であれば、4ヶ月~。
靭帯断裂の場合は6ヶ月程度かかります。
外側側副靱帯の単独損傷では、後遺症として動揺関節が起こる場合が少なく、また動揺関節を起こしても内側側副靱帯と比較して、その動揺の程度は小さく回復も良好です。
疲労性炎症では、関節の動揺など不安定要素も小さく、痛みも比較的我慢できる程度のものが多いため、しっかりした治療も受けずに慢性化するケースがよく見られます。
前十字靭帯損傷
原因としては、サッカー、野球、ラグビー、柔道などのコンタクトスポーツや転落、交通事故などの外傷があげられます。
また、繰り返される下腿の回旋により徐々に靱帯の破壊が進行し、ほんの僅かな外力(例えば足を滑らせたり、走っているときに急に止まって膝に負荷がかかったときなど)で十字靱帯断裂が起こることもあります。(疲労性靱帯断裂)
強い痛みにともない、関節内の出血による腫れが生じます。なお、切れた瞬間は「バシッ」という音がすることやガクッと膝がはずれた感覚にもなります。損傷を長期わたって放置した場合では、小さなひずみにより関節水腫(膝に水や血がたまった状態)が起こりやすくなったり、活動性の高い人が前十字靭帯断裂を放置すると、繰り返す膝くずれの症状(Giving way)とともに、二次的に半月板損傷、軟骨損傷が起こります。
前十字靭帯は他の靭帯と違って膝関節内にあることから、栄養が行き届きにくく、自然治癒が難しいという特徴があります。
損傷が靭帯の上端のみ(軽度)で、受傷後すぐに治療を開始でき、かつ治療中の角度制限をしっかり守った場合には、装具療法で治癒することもありますが、多くの場合は手術による靭帯再建術が必要になります。7ヶ月でスポーツ復帰が可能といわれております。
後十字靭帯損傷
後十字靭帯は膝の屈曲位での下腿の後方への安定性に重要なはたらきをもつ靭帯で、膝の屈曲位で下腿に前方から後方への強い外力がかかった時に切れてしまいます。
転倒や打撲によりほとんどの損傷が起こります。
損傷直後には脛骨粗面(膝の皿の約3cm下にある骨の出っ張り。すねの骨の上部で、膝蓋靭帯がくっついている部分)には、打撲のあとのような傷が見られます。
また、受傷当初は膝を曲げた際に、痛みを感じることが多いです。
重症度が高くなるほど、膝を90度に曲げた状態で側方から左右を比べると、先ほどの脛骨粗面がけがしている側で後方に落ち込んで見えます。
ただし、後十字靭帯単独での損傷では、普段の生活や、スポーツ活動にも支障をきたさないケースが非常に多いです。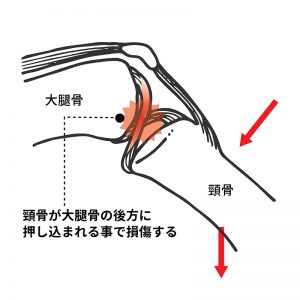
日常生活復帰までには、約2ヶ月。スポーツ復帰の目安としては、3~4ヶ月です。
後十字靱帯完全断裂で手術を行う場合では、一旦膝の機能を回復させる必要があり、早期スポーツ復帰には早期のリハビリが必要になります。 スポーツに復帰の目安としては、約8~10ヶ月です。
不幸の三徴候(Unhappy Triad)
不幸の三徴候とは、膝十字靱帯損傷,内側側副靱帯損傷,内側半月板損傷の複合損傷で予後不良のサインとされています。
受傷機転として荷重時において、つま先が体の外側に向いてる状況で、膝が内側に倒れ、かつ回旋が加わった時に起こります。
選手が絶たれる可能性があり予後不良の外傷として知られております。
膝の靭帯損傷は早い段階で治療を
靱帯損傷の程度が軽度な場合や、回復の早い成長期、ケガからあまり時間の経っていない状態であれば、膝をギブスやサポーターなどの装具で固定して、安静にして治療すればほぼ治ります。
手術が必要となるのは、靱帯が完全に切れた「靱帯断裂」や、複数の靱帯が損傷したり、半月板などの周辺組織も損傷している「複合損傷」の場合です。または、手術をしない保存療法を選択したが、膝の不安定さがなくならなず日常生活やスポーツにおいて支障がでる場合です。
状態の悪化を防いで早期の完治を目指すには、早い段階での正しい治療が必要となります。なかには様子をみていたら症状が和らいだことで治療をしない人もいます。靭帯損傷が疑われる場合は放置せず早めに治療をスタートして下さいね。
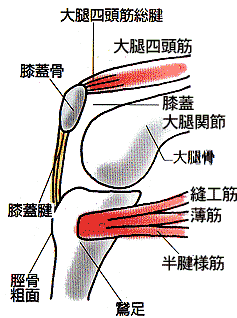
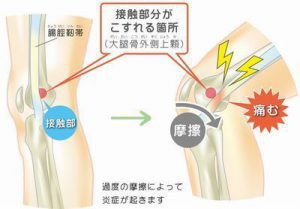
鵞足炎
鵞足(がそく)とは
骨盤から膝まわりにかけては、数多くの筋肉がついています。
その中でも膝下の少し内側には3つの筋肉が付着しています。
●太ももの前側を横切って付着する縫工筋(ほうこうきん)
●内転筋群の一つでもある薄筋(はっきん)
●太ももの裏にある半腱様筋(はんけんようきん)
これらの筋肉は骨に近くにつれて細長い腱となり、3つの腱が重なるようにして膝の内側に付着しています。
腱が集まった状態を後ろ側から見ると「鵞鳥(ガチョウ)の足」のような形に見えることから この部分を「鵞足」と呼んでいます。
鵞足炎とは?
膝の内側に痛みが出るスポーツ障害の一種です。
鵞足部は、スポーツをするときに、よく使われる筋肉が集まったところです。
走るとき、ボールを蹴るとき、ジャンプをするとき、膝を曲げて勢いをつけるときなどに使われています。
ただ、スポーツだけでなく鵞足部は立ったり、座ったりなど、日常生活での、股関節や膝を動かすために、たくさん使われていますので日常生活でもよく起こる膝の痛みです。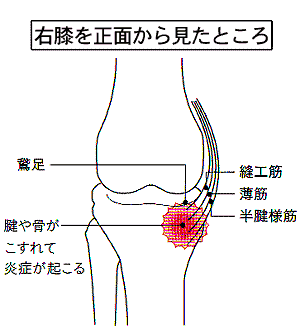
鵞足炎とは、鵞足と呼ばれる膝の内側に炎症が起こることを指します。
特に膝を完全に伸ばした時に痛みが出ることが多く、具体的な動作としては階段の上り下りなどで痛みが出ます。
スポーツ中の動作であれば、走る・ストップ動作・ジャンプの着地などで痛みが出やすくなります。軽症の鵞足炎であれば痛みが出る動作がかなり限られますが、悪化してくると痛みが出る動きが増えてきます。
発症しやすいスポーツ
- 野球、サッカー、バスケットボール、ラグビー、水泳など
鵞足炎の症状
運動している時、膝の曲げ伸ばしをした時、患部を指で押した時、太もも裏の筋肉(ハムストリングス)の内側を伸ばすストレッチングをした時などに痛みがでます。
特に膝を完全に伸ばした時に痛みが出ることが多く、具体的な動作としては階段の上り下りなどで痛みが出ます。
スポーツ中の動作であれば、走る・ストップ動作・ジャンプの着地などで痛みが出やすくなります。
初期は膝を動かした時のみ痛みますが、悪化すると安静時にも痛みを感じるようになり、日常生活にも支障をきたします。
・膝の内側が痛い。
・膝の内側に腫れを感じる。
・階段の上り下りで膝が痛い。
・膝の内側を押すと痛みがある。
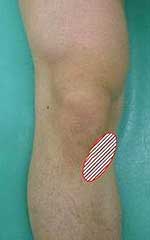
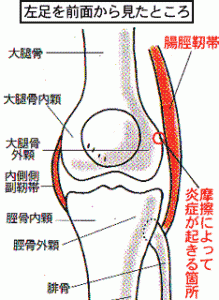
痛みが出る箇所
(右足前面写真)
鵞足炎の原因
鵞足部分に炎症が起こり痛みを感じるものが鵞足炎です。
膝の曲げ伸ばしをするときに膝が内側に入る動作や、膝から下を外側にひねる動作をした時に、鵞足部分の腱と骨、または腱同士がこすれ摩擦がおこります。
特に、走りながら方向転換をする時にこうした動作が行われるので、鵞足部に炎症が起こりやすくなるといわれております。
鵞足を構成する3つの筋肉(半腱様筋、薄筋、縫工筋)の柔軟性低下により、膝の曲げ伸ばしや走りながらの方向転換により過度に鵞足部分にストレスがかかり続けることによるオーバーユースであるともいえます。
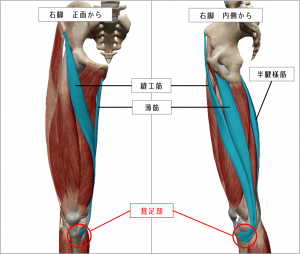
また、鵞足を構成する3つの筋肉(半腱様筋、薄筋、縫工筋)は、二関節筋と呼ばれる2つの関節をまたぐ筋肉で股関節と膝関節の動きに関与しています。
その為、・骨盤の歪みがある方・股関節に歪みがある方・膝関節(膝下が外にねじれてしまう下腿外旋)に歪みがある方・足関節(距骨下関節の過回内)に歪みがある方は、ランニングやサッカーでのキック動作など、同じ動作を繰り返し行う競技で一つの部位にかかる負担が大きく正しいアライメントを保っていないと発症リスクが高まります。
水泳の平泳ぎのキックでも同様の運動が行われるため、平泳ぎは鵞足炎を起こす典型的な動作といわれています。
鵞足炎に対する大原接骨院の治療
大原接骨院では、
①まずは炎症が出てる鵞足部位に
低周波治療やマイクロ波、超音波などをかけて患部の炎症を取る治療を行います。
鵞足部分の腱と骨、腱同士がこすれ炎症を起こしている部分の消炎鎮痛作用。
②骨盤矯正治療を行います。
骨盤を正しい位置に戻す事により、半腱様筋、薄筋、縫工筋のバランスを整えそれらの筋肉の過緊張状態からの脱却をはかります。
③スポーツ整体で下肢のアライメント調整(膝関節、足関節、股関節)
膝関節を中心に必要に応じて股関節、足関節の可動域の調整や骨格アライメントの調整を行います。 アライメントの歪みにより、鵞足部位にかかるストレスを緩和していきます。
④鵞足部に付着している3つの筋肉をほぐすマッサージ治療を行います。
縫工筋、薄筋、半腱様筋を柔軟にすることにより鵞足部にかかるストレスを緩和します。
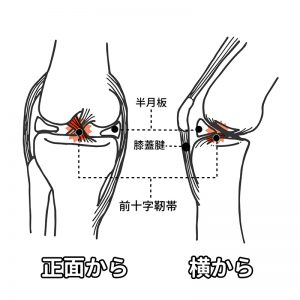
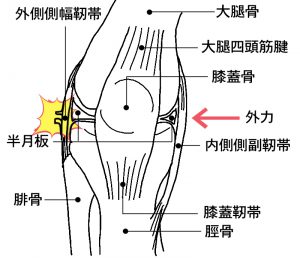
半月板損傷
半月板とは
半月板は膝の関節内にある組織です。膝関節は3つの骨からできていて、脛骨(すねの骨)の上に大腿骨(太ももの骨)が乗り、さらに大腿骨の前面には膝蓋骨(膝のお皿)があります。
関節軟骨が硝子軟骨でできているのに対して、半月板はコラーゲン繊維が豊富な線維軟骨で作られていて、通常、長さ40ミリ、幅8ミリ、厚さ1〜4ミリ程度の大きさで、硬さは、少し硬めの消しゴムくらい、外側は厚く、内側が薄くなっているのが特徴です。
膝内部の内側(内側半月板)と外側(外側半月板)に1枚ずつあり半月というよりは三日月を少し太くしたような形をしています。
半月板の形は中心に穴の開いたドーナツ型をしています。
しかしながら、この半月板の中心の穴がなく「おせんべい」のような形をした半月板を持っている人もいます(数%から十数%の人がこの円板状半月板であるといわれています)。
大腿骨と脛骨からなる関節面に介在して膝の動きをスムーズにしたり、膝関節の動き(屈曲・伸展、内旋・外旋)に際して膝関節を安定させたり、ジャンプなどの衝撃を分散させるクッション的な役割を果たしています。
膝関節においては,丸い大腿骨と平らな脛骨の接触面はごく一部分に限られています。半月板が介在することで,接触面積は飛躍的に増大させて,荷重分散機能を果たしています。
膝関節に加わる荷重のうち50~70%が半月板を介して伝達されていると言われてます。
さらに,内側:外側比は6:4と,内側半月板にかかる荷重が大きく,外側半月板に比べ,損傷されやすく,損傷したときの機能障害も多いといえます。
内側半月板が損傷した膝では,その荷重分散機能が損なわれるため,特に中高年では数年から数十年後に高率に変形性膝関節症に移行することが知られています。
半月板は辺縁部30%を除いては血行に乏しく、一度損傷されると修復されにくい組織です。
半月板は成分の70%が水分で残りはコラーゲンなどで構成されています。
加齢とともに半月板の水分量は減少し、役割であるクッション性が低下していきます。
40歳以上では、ちょっとした外傷でも半月板損傷がおこりやすくなります。
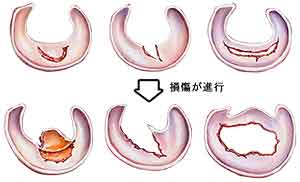
半月板損傷の種類
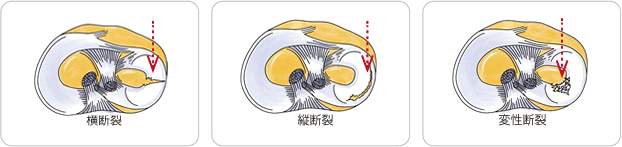
外縁剥離損傷
周囲の関節包などと結合している外縁部分が裂けるように剥離した状態です。
縦断裂損傷
半月板の一部が縦方向に裂けた状態です。
横断裂損傷
半月板の一部が横方向に裂けた状態です。
水平断裂損傷
半月板の一部が上下2枚にわかれたように、水平方向に裂けた状態です。
半月板損傷の特徴
内側半月板損傷のほうが、外側半月板損傷より5倍も多く発生しています。
外傷で損傷する場合は、スパッと鋭利に断裂(縦断裂、横断裂、水平断裂)しますが、加齢による場合はバサバサに痛んだ状態(変性断裂)で切れます。
半月板はレントゲンに写りません。
半月板は血管分布が乏しいため、縫ってもくっつかないままの状態がほとんどです。
手術して治るというのは厳密には、正確ではありません。
半月板損傷の原因
膝は体の中でも特に体重による負荷が大きくかかる箇所で、片方の足に体重の10倍以上の負荷がかかることもあります。そのため半月板にも大きな力が加わります。
この半月板に亀裂が入ったり断裂するのが、半月板損傷です。膝を過度に捻った時に起こりやすいですが、主には膝が曲がっている状態で捻りが加わった際に起こります。
例えば、バスケットやバレー、体操でジャンプの着地時に膝を捻った時、サッカーで脚を曲げたまま強く捻るインサイドキックをした時、ラグビーで膝に横からタックルされた時など膝関節が屈曲しつつ回旋(ひねり)が加わると、水平方向のストレスが加わります。そのストレスによって半月板を部分的もしくは全体的に損傷(断裂)します。
繰り返し捻りの力が加わる水泳の平泳ぎや、徐々に半月板が摩耗していくランニングなどの単純な動作でも徐々に半月板が摩耗して起こります。
また、半月板は加齢にともない脆くなっていく為、40歳以上になると日常生活のちょっとした動作でも損傷しやすくなるとされます。
運動中の膝のケガによって多く発生するため、急性のスポーツ外傷に分類され、若い人に比較的多い傷害で、外傷によるものが殆どですが、齢を重ねることで、軟骨が柔軟性を失ったりすり減って薄くなるように、半月板も柔軟性を失い、すり減って薄くなって切れるケースもあります。この場合、長い時間をかけてゆっくりと切れていくため、痛みもゆっくり現れます。
膝の関節を外側に曲げた時は内側の半月板が、膝の関節を内側に曲げた時は外側の半月板が損傷します。
外圧の強さや受け方によっては、靭帯損傷と半月板損傷が同時に起こることもあります。
また、靭帯が断裂することで、それにともない半月板が損傷してしまうケースや、以前に十字靭帯損傷を経験したことで膝の不安定感が続き、これにより徐々に半月板が損傷するケースもあります。
半月板損傷の症状
半月板が損傷すると、その度合いによって以下のような症状が現れます。
急性の症状
1回の急激なストレスによって受傷したばかりの時は、痛みが主な症状。
・捻った際に、ボキッと音がするとともに疼痛を感じる。
・膝に体重をかけたり曲げ伸ばしすると、膝の奥になにか挟まったような痛みを感じる。(偽ロッキング)
・膝を伸ばすときに、ひっかかるような違和感が常にある(キャッチング)。
・膝がピンと伸ばせなくなる(ロッキング)。
(断裂した半月板の断片が関節内に挟まった場合に起こる)。
・ロッキング症状に伴い、激痛、可動域制限が起こり、歩行ができなくなる事もある。
・階段を下りる際にがくんと膝が崩れる(Giving way)。
慢性の症状
慢性化すると関節炎が起こります。
・関節内に水(関節液)や血が溜まって腫れる。
・長期化すると大腿四頭筋の萎縮を招く。
・半月板がめくれると関節軟骨を傷つけ変形性膝関節症の原因になる。
合併症
単独で半月板を損傷するよりもむしろ、前十字靱帯や内側側副靱帯の損傷を併発しやすく関節軟骨の損傷を伴うこともあります。また逆に、前十字靱帯単独損傷の後遺症で膝に緩みが生じ、それが誘因となって半月板を損傷するケースも多く見られます。
半月板損傷が発症しやすいスポーツ
バスケットボール、バレーボール、体操、サッカー、テニス、野球、スキーなど。
ストップターンなどの動きが多いスポーツ、また、ジャンプの着地の際など靱帯の断裂に伴って損傷することもあります。
半月板損傷のテスト法
マックマレーテスト
マックマレーテスト は1928年、イギリスの整形外科医 Thomas Porter McMurray(1887 – 1949)が提唱したテストで、マックマレー症候 McMurray’s sign により内側半月障害を検査するものです。
検査方法:仰向けに寝て、患者さんは膝関節を可能な限り最大屈曲します。
その状態で、検者は下腿骨に対して内旋を行います。
そして、内旋させたまま膝関節を伸展します。
その際に、膝関節に痛みを感じた場合に陽性とし、外側半月板損傷。
下腿骨を外旋させた状態で膝関節を伸展した時に痛みが現れた時には内側半月板損傷。
※クリック音(ポキッポキッという音)が感じられる場合、半月板断裂を疑う。
アプレー圧迫テスト
検査方法: うつ伏せに寝て、膝関節を90°曲げ、患者の踵に検者の体重を強めに乗せる。膝に向かって強く圧迫しながら。下腿の内旋・外旋をおこなう。
膝に痛みが生じた場合 内旋時は内側半月板、外旋時は外側半月板の損傷を示す。
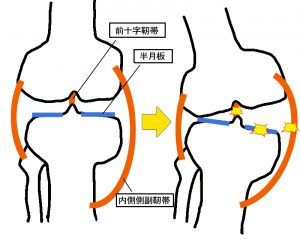
不幸の三徴候(Unhappy Triad)
不幸の三徴候とは、膝十字靱帯損傷,内側側副靱帯損傷,内側半月板損傷の複合損傷で予後不良のサインとされています。
受傷機転として荷重時において、つま先が体の外側に向いてる状況で、膝が内側に倒れ、かつ回旋が加わった時に起こります。
選手が絶たれる可能性があり予後不良の外傷として知られております。
半月板損傷の手術について
手術の方法には、損傷した部分を切り取る切除術と、損傷した部分を縫い合わせる縫合術があります。どちらも関節視鏡下で行われることが多いため、傷跡が小さく、患部への負担も最小限ですみます。
ただし、半月板の場合は手術をしたからといって100%治るとは限りません。それは、半月板の内側2/3には血液の供給がないため、縫合しても半月板同士がくっついて治ることが難しいからです。ただし、外側縁(全体の外側1/3)の部分は血行がよいため、損傷がこの部分であれば縫合することで治る可能性が高くなります。切除術を行った場合は、切除した部分は再生されません。
手術では、健常な部分はできるだけ温存するというようしロッキングを起こしている部分を極力小さ目に切除することが殆どのようです。
半月板の損傷と膝の痛みはイコールではない
手術をして損傷部位を取り除いたり修復したりしても、痛みが改善しない方もいることから、「半月板の損傷と膝の痛みはイコールではない」はありません。
半月板損傷というと半月板が痛みを発するような印象を与えますが、半月板そのものは、軟骨組織ですので、血管や神経などはなく、爪や髪の毛を切っても痛くないのと同じで、半月板そのものが痛みを感じるわけではありません。
60歳以上で特に膝関節に自覚症状がない人の41.7%に半月板損傷が認められたとされています。
膝痛は、半月板の損傷により膝関節を取り囲む周辺組織(関節包・滑膜、その周りの筋肉や腱などの組織)に影響が出た場合に起こります。
まずは、保存療法で症状の改善を図ります。
保存療法で症状が改善しない、ロッキングによって歩行が困難である、半月板損傷をくり返して症状が慢性化しているといった場合には、手術療法というものも選択肢となります。
半月板損傷はケアー不足?
直接的な原因は、バスケットやバレー、体操でジャンプの着地時に膝を捻った時、サッカーで脚を曲げたまま強く捻るインサイドキックをした時のように激しい運動の結果おこりますが、根本的な原因は疲労によると考えられています。
限度を超えた運動や、ケアーを怠った場合、疲労は蓄積していきます。そして、足首、股関節、腰椎など、周囲の関節が柔軟性を失うことによって、捻る動作を加えた時に、膝にのみ過大な負荷が掛かったときに発症するとも言われています。
つまり、股関節などが柔らかく、捻る動作がスムーズな人は半月板を損傷しにくいといえます。
スポーツ以外でも、一日中の座り仕事で、特にクーラーなどで冷えた状態で立ち上がる時にも発症しやすくなりますので注意が必要です。
ジャンパー膝(膝蓋靱帯炎症)
ジャンパーズ・ニーまたは、ジャンパー膝の正式な名称は、膝蓋靱帯炎症(しつがいじんたいえんしょう)と言います。
痛めている部位の膝蓋靭帯(しつがいじんたい)は、膝のお皿の下の部分になります。
そして膝蓋靭帯は、太ももの前の筋肉と繋がっています。
大きな太ももの前の筋肉を大腿四頭筋といいますが、その中の一つに大腿直筋という筋肉があります。
この筋肉は骨盤から膝のお皿まで筋肉が付いていて、大腿直筋は膝を通り、膝のお皿(膝蓋骨)を包むようにしてそのあと膝蓋靭帯となり、最後はスネの骨(脛骨)に付いています。
ジャンプやランニングを繰り返すことによって、太ももの前の筋肉である大腿直筋は疲労し、硬くなります。
大腿直筋が硬くなると膝蓋靭帯も上方向へ引っ張られ、お皿(膝蓋骨)の部分で摩擦が起きやすくなります。
この摩擦により、膝蓋靭帯に微小な断裂が起き、膝深部に炎症、血流障害、などにより、膝に痛みがでるといわれています。
病態は、腱実質部に出血、浮腫、ムコイド変性(結合組織の粘液変性)、フィブリノイド変性(線維素様のものが組織に沈着して組織傷害や炎症を引き起こす)などの変化をきたし、微少断裂や、最重症例ではまれに完全断裂に至ります。
ジャンパーズ・ニー名前の由来は?
膝蓋靭帯炎は、ジャンプの離着時やボールを蹴るキック動作時など、膝に負担がかかるスポーツの場でよく見られます。バレーボールやバスケットボール、サッカーなどのジャンプを多用する競技に多いことから、「ジャンパーズ・ニー、ジャンパー膝」と呼ばれます。
ジャンパーズ・ニー(膝蓋靭帯炎)どんな人がなるの?
跳躍競技をしている選手(特に多いのがバレーボールやバスケットボール)
跳躍競技でも室内競技のほうがジャンパーズ・ニー(膝蓋靭帯炎)になることが多いといわれています。地面の硬さが影響されている為です。
その他の競技では走り高跳び、走り幅飛び、体操などがあります。
走る動作の多い、長距離ランナー、サッカー選手、テニス選手にも多くみられます。
また、仕事で頻繁に階段を上り下りしたり長い距離を歩いて移動する方も発症する可能性が高まります。
膝の筋肉の衰え膝の筋肉がおとろえると、靭帯への負担が大きくなります。
運動不足の方が、急に長時間運動をするようになったりすると危険です。
また、加齢によって筋肉が衰えても発症のリスクが高まります。
特に高齢になると、日常生活を送っているだけで発症することも珍しくありません。
ジャンパーズ・ニー痛みが出る部位と割合
膝蓋骨下端~膝蓋腱付着部(約7割)、
膝蓋骨上端~大腿四頭筋腱付着部(約2割)、
膝蓋腱中央部~脛骨結節付着部(約1割)
ジャンパーズ・ニー(膝蓋靭帯炎)の症状は4段階
Ⅰ スポーツ活動後に痛みを自覚するが、スポーツには支障がない。
Ⅱ スポーツ活動中・活動後に痛みがあるが、スポーツには支障ない。
Ⅲ 痛みが常にあり、スポーツに支障をきたす。
Ⅳ 膝蓋靭帯完全断裂。
Ⅰ、Ⅱは、運動開始の時に痛みがあり、ウォーミングアップをしていると徐々に痛みが和ら いでくるが、運動後にまた痛みがでてくる状態。(痛みはあるが運動はできる状態)
Ⅲは、運動中、運動後共に痛みが強く、スポーツに支障が生じる為にできない状態。
Ⅳは、膝蓋靭帯が断裂している状態。(歩くのさえ痛い)
ジャンパーズ・ニー(膝蓋靭帯炎)の原因
大腿四頭筋の柔軟性低下が要因の1つに挙げられます。
特に成長期の長身選手は、骨の成長に筋肉の成長が追いつかず、相対的筋短縮(筋肉が硬い)状態を招いた結果、そのストレスが末梢の膝蓋骨周辺に蓄積するために起こる慢性・疲労性障害です。
ジャンパーズ・ニー(膝蓋靭帯炎)の症状
運動時に発生する膝前面の疼痛と圧痛、局所の熱感、腫脹を伴います。
重要な所見として、うつ伏せに寝てもらい膝を曲げると、
大腿前面の突っ張ったような疼痛から逃れるために尻上がり現象が出現します。
膝蓋腱にかかる負荷量
一般的な報告では、膝蓋腱にかかる負荷量が問題とされており、ランニング時には約670kg、ジャンプ時には約1200kgの負荷がかかるといわれています。
他の研究では、歩行時にかかる膝蓋腱の負荷量を1とするなら、着地動作ではその約6~8倍もの負荷がかかるといわれています。
ジャンパーズ・ニー(膝蓋靭帯炎)の治療法
ジャンパー膝は全身のチェックをする必要があるということです。
膝の下が痛い選手で、膝だけが悪いということはほとんどありません。
股関節や足首の柔軟性が落ちていたり、体幹の安定性が少なく、それらをかばっていて膝の下が痛むことが多いです。
そのため膝の下に電気治療を行ったり、湿布を貼っているだけだと、その時点では痛みが軽くなりますが根本的には改善されていないので、再発に繋がってしまいます。
多くはスクワット、ジャンプ着地、しゃがみ動作などで痛みを訴えますが、
ジャンプ着地などは骨盤が前傾(骨盤が前に倒れている状態)していると膝の負担があまりかかりません。
しかし骨盤が丸まってしまうと、膝の負担が大きくなり、これを繰り返しているうちにジャンパーズ・ニーになってしまいます。
その為には、しっかりとした治療を行いこの姿勢を作れるようにしていくことが大切になってきます。
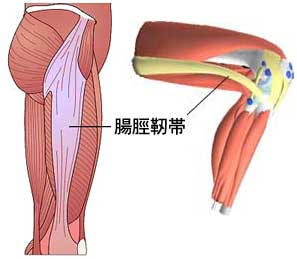
ランナー膝 (腸脛靱帯炎)
ランナー膝はランニングによる膝関節周辺のスポーツ障害の総称で、さまざまな病態が含まれますが、マラソンなどの長距離ランナーに好発する膝の外側の痛み 腸脛靱帯炎についてお話していきます。
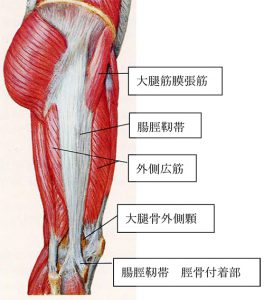
腸脛靱帯とは
大腿広筋膜とも呼ばれ、太ももの外側をおおう長い靭帯。
大転子という脚のつけ根の骨から、太ももの外側をとおり脛骨外側のガーディ結節に付着する筋膜の線維束(少し固いゴムバンドのようなもの)です。
近位部では大腿筋膜張筋と大殿筋とも繋がっています。
膝の外側の安定を保つ役割を果たします。
腸脛靱帯炎(ランナー膝)
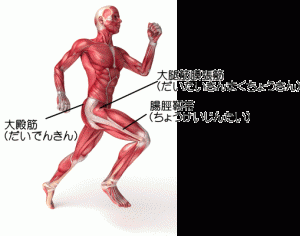
ランニング、自転車をこぐなどの膝の屈伸運動をする際、 腸脛靭帯が、膝関節の外側2~3センチ上の部分にある大腿骨外側上顆(だいたいこつがいそくじょうか)という骨の出っ張り部分を前方または後方へと移動します。
この時に骨盤に付着する大腿筋膜腸筋(だいたいきんまくちょうきん)や大殿筋(だいでんきんが)が疲労などで硬くなってしまっていると、この二つの筋肉は腸脛靭帯にくっついている為、腸脛靭帯がひっぱられピンと張った状態になり、大腿骨外側上顆を前後に移動するときに摩擦を起こし、それが繰り返されることによって、腸脛靭帯に局所的な炎症を起こして膝の外側に痛みを感じるようになります。
ランニングで下り坂ではストライドが大きくなることや体重がかかるため下腿の内旋が強くなることから、この部分に負荷がかかりやすくなり、更に痛みを強く感じます。
O脚の方や足首が内反(内側に捻っている状態)がある方は、地面を踏みこむ時に足の小指側に体重が乗る走り方になり、腸脛靭帯に衝撃・緊張が加わりやすく、腸脛靭帯炎(ランナー膝)の原因にもなります。
また、外側だけ削れた状態の靴で走っていても足首が内反状態になるので、腸脛靭帯炎を引き起こす原因となります。
一般的な車道は、雨水の水はけを良くするため、中央線をてっぺんに道路の端の排水溝めがけて傾斜がついています。いつも同じ方向に走っていると排水溝側の足に体重がかかることになり、これも腸脛靭帯炎を起こす原因になります。
腸脛靱帯炎の原因
様々な要因で発生しますが、その中でも1番の原因は、骨盤の歪み等で骨盤に付着する大腿筋膜腸筋や大殿筋が硬くなってしまっている状態で膝の曲げ伸ばし運動を繰り返してる起こるオーバーユースです。
ウォームアップ不足で大腿筋膜腸筋や大殿筋が、硬くなってしまっている状態でいきなり走ったりする事でも発生するので注意が必要です。
・オーバーユース
・ランニングフォーム(接地時に膝の外側に荷重)
・堅い路面、凹凸の多い路面、下り坂、トラックのカーブ
・靴底の外側がすり減っている、クッション性が無い靴底
・O脚(膝の外側に負荷がかかりやすい)
・骨盤の歪み
発症しやすいスポーツ
バスケットボール、陸上競技、自転車、水泳、トライアスロン、登山、スキー、エアロビクスなど
【腸脛靭帯炎の症状・3つの段階】
腸脛靭帯炎の症状の進行には、大きく分けて3つの段階があります。
第1段階:
ランニングの走りはじめに痛みが現われます。痛みの強さはあまり強くないため、走り続けていると多くの場合、痛みは軽減あるいは消失する状態です。(ランニングしていると筋肉が緩むことによって違和感が消失する為です。)準備体操やストレッチなどをしないで、いきなり走りだすと起きやすい症状です。この時期にランニングを中止して安静にする方はほとんどいません。「走っていると楽になるから」という理由で痛み始めている腸脛靭帯にどんどん負荷がかかり、やがて痛みで数キロしか走れない状態になります。
第2段階:
走っている途中で痛みが現われます。走る距離を急に伸ばした時や、運動強度を上げた時に起きやすい症状です。走るのを止めると痛みも止まる場合が、ほとんどです。しかし、次第に休んでも痛みが解消されなくなっていきます。4~5キロくらいから痛み始め、10キロ~20キロ以上走ると痛みで走れなくなってきます。走った当日は階段の昇り降り(特に降りるとき)に強い痛みを感じ、痛めているほうの足を前に出すのが辛くなります。しかし翌日かその翌々日には日常生活では痛みを感じなくなります。
第3段階:
ランニング中だけでなく、歩いている時や階段の登り降りなど、日常動作でも常に腸脛靭帯に痛みを感じます。痛みで普通に歩けなくなったり、床に足が着くだけで痛みを感じます。症状が酷くなると、痛みで膝の曲げ伸ばしができなくなります。歩行時に痛みを感じるようになると跛行(脚を引きずる)になります。
腸脛靱帯炎の症状と診断
症状はランニング時、ランニング後の膝外側の疼痛であり、ある一定の距離を走ったときに疼痛が出現するのが特徴です。
大腿骨外側顆に限局した圧痛を認めます。
疼痛の誘発テストとして、Grasping Test、Ober’s Testがあります。
痛みが発生するタイミングは、「足が曲がった状態から伸ばした時」です。
ランニングなら地面を蹴った時になります。
グラスピングテスト(Grasping Test)
膝を曲げた状態で、腸脛靭帯と大腿骨内側上顆の摩擦部(膝外側2~3セン)の部分を押さえ、徐々に膝を伸ばそうとすると痛みを訴える。
オーバーテスト(Ober’s Test)
側臥位(横向き)で反対側の股関節は屈曲し、検査する下肢を上にして、一側の下肢を手で持ち上げ(外転)持ち上げた下肢を離す。
手を離してもなめらかに落ちない、大腿筋膜張筋、腸脛靭帯の異常を示唆する。
腸脛靭帯は骨盤から始まる筋肉とつながっています。
骨盤が歪むとそれらの筋肉が緊張して腸脛靭帯を引っ張るため、摩擦が増えて腸脛靭帯炎を引き起こします。
骨盤の歪みにより大腿筋膜張筋と大殿筋の緊張が高いと腸脛靭帯が強く引っ張られ、その状態でランニングなどの股関節、膝関節の運動をすることにより大腿骨外側上顆と腸脛靭帯が擦れて炎症が起こります。
腸脛靭帯炎に対する大原接骨院の治療
大原接骨院では、
①まずは炎症が出てる腸脛靭帯部位に
低周波治療やマイクロ波、超音波などをかけて患部の炎症を取る治療を行います。
腸脛靭帯と大腿骨外側上顆部の摩擦して炎症を起こしている部分の消炎鎮痛作用。
②骨盤矯正治療を行います。
骨盤を正しい位置に戻す事と大腿筋膜腸筋、大殿筋の緊張緩和、両下肢への過重バランスを整えるなどを狙って行います。
③お尻と骨盤の外側にある筋肉の緊張を緩める(大腿筋膜腸筋、大殿筋)をほぐす
マッサージ治療を行います。
靭帯はあまり伸び縮みのしない組織ですので、ふとももの外側をストレッチ、マッサージしたところであまり意味はありません。
腸脛靭帯にかかるストレスを和らげるために腸脛靭帯に直接付着している筋肉である大殿筋と大腿筋膜張筋の緊張を和らげることが重要となります。
④スポーツ整体で下肢のアライメント調整(膝関節、足関節、股関節)
下肢がO脚になっている(膝が外側に偏る)と腸脛靭帯へのストレスは強くなります。
膝関節を中心に必要に応じて股関節、足関節の可動域の調整や骨格アライメントの調整を行います。
オスグッド
オスグッド・シュレッター症とは?
特徴としては小学校高学年くらいから、高校生くらいまでに多く発症する膝の関節痛です。
膝のお皿の少し下の骨の部分が、ぽっこり膨らんで、押すと痛かったり、走ったり、ジャンプしたり、屈伸すると痛むのが特徴といえます。
どんな人におこるのでしょうか?
基本的には10歳から14歳くらいの成長期によく発症する為、成長痛と 言われることもありますが、現在、整形外科的には直接の因果関係はないと 考えられています。
特に、サッカーやバスケット、テニス、バレーなどジャンプしたり、走ったりという脚を酷使するスポーツをしてる子供達に多くみられます。
基本的な原因は運動による疲労の蓄積によるものです。
(全く運動をしていない子供にも発症する事もあります)
基本的に使い過ぎによる痛みといってもいいと考えています。
特に身体の硬い子供さんになることが多いようです。
何が原因で痛みがおこるのでしょうか?
成長期の骨の柔らかい時期に、激しい運動をすることで膝の付近の筋肉の 付着部分が引っ張られ、膝下の骨が隆起したり、剥がれてしまったりすること によって炎症がおこります。
これに対して、身体の回復力が追いつかないと長期的に痛むことになります。
症状には個人差があって、歩くことが困難なくらいの痛みを訴える人もいれば、激しくジャンプした時や、運動後だけ痛む人もいます。
安静にしていると痛みはありませんが、膨らんでいる部分を押した時に痛み(=圧痛)があり、運動時、特に膝を曲げたり痛む方の膝に体重を かけると骨の膨らんでいる部分が痛みます。
基本的にオスグッド病は男子になりやすく、女子は比較的少ないと言われています。
小学生の女子がオスグッド病になった場合は、多少回復に時間がかかる傾向があります。
患者さんは、膝だけ悪いのではなく、身体の偏った使い方や過度の運動によって、全身の筋肉が偏った緊張の仕方をしています。
オスグッド病の原因の90%は、身体の他の連動する部分にあるといっても過言ではありません。
そのため、整体といっても全身をしっかりと診て、何が痛みを引き起こしている根本的な原因なのかをしっかりと見つけることが早期の回復に繋がります。
平泳ぎ膝
平泳ぎ
筆者も子供の頃、平泳ぎ専門で水泳競技をやってましたが、チンパンジーやオラウータンなどの霊長類も平泳ぎをすることから、人間にとっても普遍的な泳ぎ方だとも言えます。
顔を上げたまま泳げることや、息継ぎも比較的習得しやすい為、水泳初心者に好まれる泳ぎ方です。
現在ある4泳法(クロール、平泳ぎ、背泳ぎ、バタフライ)の中で、平泳ぎは一番古く、およそ9000年前に、平泳ぎで泳いでいる姿の壁画があったそうです。
現在では、クロールが自由形とされていますが、 一昔前までは平泳ぎが、自由形として競われました。
一番古くから泳がれていることに加え、今もクロールと並んで一般的な泳ぎとして認知され、自由形短距離に次いで、競技人口が多い種目です。
平泳ぎの推進力は腕の動き40%、キック60%と言われています。
上半身では大胸筋で水をしっかりかきこみ、肘を締める動きと、手を前方へ素速く戻す肩の三角筋を主に使っています。
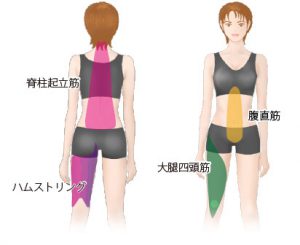
呼吸時には、身体を反らす脊柱起立筋、身体を水平に戻す、背中を丸める、お腹を締める腹直筋を主に使っています。
また、下半身では太ももの大腿四頭筋、太もも内側の内転筋、太もも裏側のハムストリングス、お尻の大殿筋を主に使う事になります。
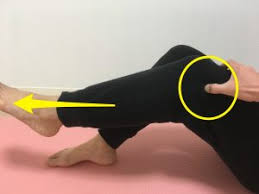
平泳ぎ膝とは
水泳をしていての膝の障害は、膝の使い方が激しい平泳ぎに多いのです。
平泳ぎでキックを開始するとき、膝関節は最大の屈曲位をとっています。
ここから強力に水を蹴りながら下肢を伸展していくと、膝を外側に回す力と膝から下を外側に向ける力が加わります。 このため膝の外旋・外反が強く起こります。
このキックにより膝内側の靭帯に強い力が働き繰り返す刺激で、周囲に炎症を起こし膝関節痛を生じたものが平泳ぎ膝です。
平泳ぎ膝の原因
平泳ぎのキックは、膝を最大限に縮めた形から円を描くように足の裏で思いきり水を蹴りつつ膝を伸ばし、踵を揃えるという動きをします。
この時に膝関節は、膝から下を外側に向けながら回すという運動をします。
本来、膝は屈曲、伸展という動きにしか対応していない関節ですが、強い力で捻りつつ伸ばすという膝の関節にとって不向きな動きを繰り返すのが、平泳ぎのキックです。
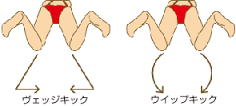
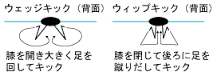
また昔の平泳ぎは、膝を広げて下肢で水を挟み込むように蹴るウエッジキックでした。
しかし近年、膝の間隔は狭く足部は最大に外側へ広げて水を強力に後方に蹴りこむウイップキックが主流になり膝の外旋・外反が強く起こるようにもなりました。
これらの事によって、膝の内側側副靱帯に強い負荷がかかり、そして繰り返し刺激により周囲に炎症をが起こってきます。
更に靱帯だけでなく、半月板や膝の関節包と呼ばれる軟部組織にも炎症が起こることもあります。
水泳膝の症状
膝の周辺、特に膝の内側に痛みを感じます。
平泳ぎをしている時に膝が痛い、ターンをする時に膝を曲げると痛いなどがありますが、水泳時に限らず、日常生活での階段の昇り降りや、走った時に膝が痛いのも、水泳膝が原因の場合があります。
痛みには、腫れや炎症をともなう場合もあります。
身長が伸びる盛りの少年少女では、骨の伸びる速度に筋肉の成長が追いつかないため、運動をしていない日常的にも筋肉が緊張して張っている状態ですので注意が必要です。
タナ障害
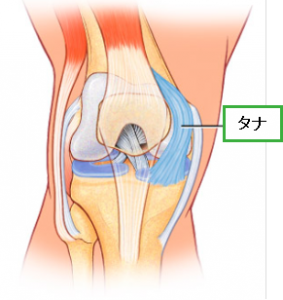
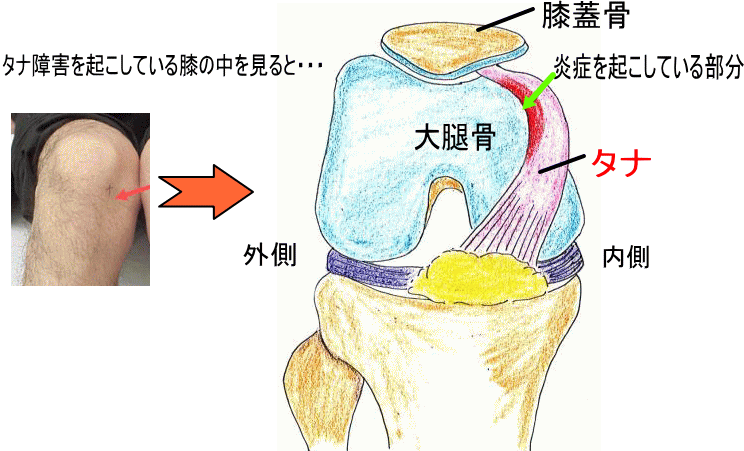
タナ(棚)とは
膝の関節の内部には関節腔という空間があり、その空間は滑膜ヒダという膜のような壁で仕切られています。膝蓋骨と大腿骨の間のヒダは、物をのせる棚のように見えるため、タナと呼ばれています。
タナは、母体の中にいる胎児の段階で、関節包(膝関節を覆う袋)が作られる際に、一時的にできるものです。
生まれた後は退化してなくなる人と、そのまま残存する人がいます。
日本人の場合は、約半数の人に残存しているとされます。
タナ(棚)の太さが人によって違います。
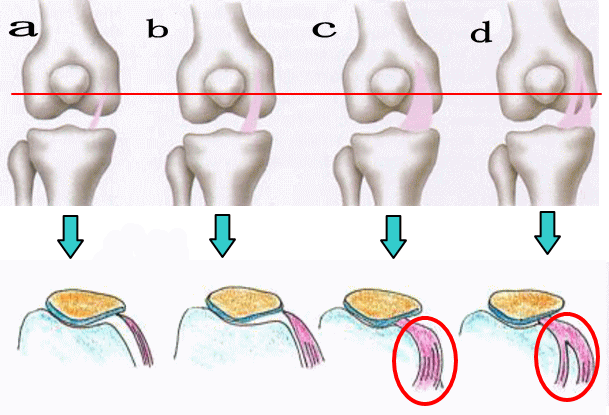
タナは4つのタイプに分けることができます。
タナは、人によって形や大きさが違ってます。
a:索状タイプ 太く長い状態に盛り上がってるタイプ
b:膜状タイプ 膜のような状態で幅が狭いタイプ
c:幅広タイプ 幅が広く、厚みもあるタイプ
d:穴あきタイプ タナの一部に穴があいているタイプ
A型とB型での、タナ障害は少なく、C型とD型は、炎症を起しやすいなります。
タナ障害
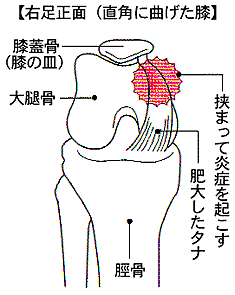
歩行中など、何かの拍子にタナが関節の内部に引っかかり痛みが出ます。
引っかかりが取れると痛くなくなります。
また屈伸時に「滑膜ヒダ」が、大腿骨と膝蓋骨との間で繰り返し挟まれたり、擦れたりする刺激が繰り返されることにより「滑膜ヒダ」が肥厚したり、傷ついたり、腫れたりして炎症を起こし痛みが出ます。これが『タナ障害』です。
棚障害とは、タナの太さが太い人にのみ起こると言われております。
タナ障害は10代から20代の若い世代に多く、男性よりも女性に多く発症します。
タナ障害の原因
原因として多いのは、スポーツなどで繰り返し負荷がかかることによって、膝関節の中で膝蓋骨と大腿骨との間に挟まれたり擦れたりすることで、タナが肥厚化したり瘢痕化したりすることによる発症です。
特に屈伸運動の多いスポーツなどをしていると、くり返し刺激が加わることでタナが肥厚(肥えたり腫れて厚みを増すこと)したり、裂けて炎症を起こしやすくなります。
膝を屈伸するときには太ももの大腿四頭筋が主に使われるため、ストレッチ不足などによりここが硬く緊張していると、膝蓋骨を引っ張る力が強まることからタナ障害が起こりやすいとされます。

タナ障害の症状
膝蓋大腿関節の内側に圧痛を認めます。膝の過伸展で内側に痛みがあり、膝を屈伸する度にクリック感があります。
膝の屈伸時に起こる痛みや違和感で、ひっかかるような感じや挟まるような感じ、「パキン」という音を伴うことがあります。立ち上がろうとした時、膝に何かが挟まっているような感じがする、膝の皿のあたりが重苦しい感じがするなど様々ですが、主な症状としては、以下ものがあげられます。
・屈伸運動や起立時、階段昇降時に膝が引っかかるような感じがする。
・膝を動かすと「コリッ」「パキッ」「ボキッ」などの音がすることがある。
・膝まわりが重苦しい感じがする。
・膝の内側を押すと痛みがある。
・歩行痛がある。
・じっとしてても痛いこともある。
・階段を下る時より、上る時に痛む。
・数日経つと痛まなくなる事もある。
・初期は膝を動かすと痛みが生じ、放置すると安静時もジンジンとした痛みが長時間続くようになる。
タナ障害になりやすい人は
膝の曲げ伸ばしが多いうえに膝をぶつける事の多いスポーツ種目でよく見られます。
膝を酷使した状態(オーバーユース)で膝を強打したりすると症状が現れやすくなります。
特に太ももの筋肉が疲労していると、筋肉が硬くなっている為にタナの摩擦が強くなり、症状が出やすくなります。
また、筋力が弱かったり、膝の捩れなどがあると膝蓋骨がズレて動く為に摩擦が起きやすくなります。
更にに生まれつきタナに厚みがあったり、大きかったりする方はさらに起こりやすくなってしまいます。
<発症しやすいスポーツ>
野球、バスケットボール、バレーボール、ハンドボール、陸上競技など
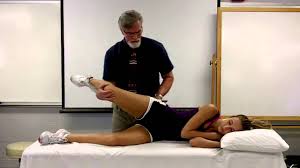
どんな検査をするの?
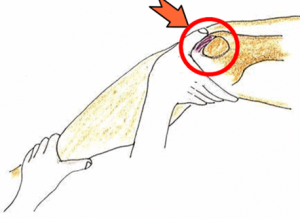
上の図のように膝の内側のタナに親指を当て、膝を曲げ伸ばしすると、
ポキポキという音とともに、弾発現象が生じることで発見できます。
予防法
予防として有効なのは、膝周りの筋力を鍛えるトレーニングや、太ももの前の筋肉(大腿四頭筋)の柔軟性を高めるストレッチが有効です。ここの筋肉が柔らかいほどタナへの摩擦は起きにくくなり、炎症が起きにくくなります。
早めの処置を
タナ障害の症状は、基本時には膝に痛みや違和感を感じます。
屈伸運動や膝関節を動かした際に、ごきっ!ぼきっ!といった、正常では鳴らないような音がなり、膝に違和感を感じます。
また、ジョギングや、スポーツをする際に、膝関節の内側に痛みがでたり引っかかっている感じや、動かしたときに音が鳴る状態を放置していたら、安静にしている状態でも痛みを感じるようになります。
放置をしていると症状が悪化する可能性があるので、酷くなる前に処置しましょう。
膝痛
膝痛の原因と症状について
こんな症状で、お悩みではありませんか?
- 朝起きて歩き始めた時に「膝の違和感」がある。
- 階段の上り下りの時に痛みがある。
- 膝が完全に曲がりきらない、又、伸びきらない。
- 正座やしゃがみこむ時に痛みがある。
- 膝のあたりが腫れて痛く、むくんだり、熱がある。
- 膝に力のかかる動きをすると音がする感じがする。
- 膝に水が溜まって膝が痛く、張っている。
膝の痛みは、膝の怪我や加齢、関節の歪みによって、膝の軟骨や骨の破壊が進んだ状態と言われてます。
体重の増加や怪我、関節の歪みなどによりバランスを崩し、関節の片方向のみに負担がかかり、膝の軟骨が擦り減り、骨も変形してくる病気で、膝関節が痛み、動きも悪くなります。
なかには関節に水が溜まって腫れてくる事もあります。
膝の痛みの原因
膝には、平地を歩いている時でも体重の約3倍、走っている時には約10倍、階段の上がり下がりでは約7倍の荷重がかかっているといわれています。このように膝関節には、大きな衝撃が加わるために、障害が発生しやすくなり膝の痛みとなります。
原因として、老化のほか肥満、スポーツ障害、偏平足、O脚、外反母趾、重労働、半月板及び靭帯の損傷、骨折後の変形などがあげられます。
膝の痛みを訴えている人のうち、半数以上が変形膝関節症とも言われています。
特に40才以上の中高年の女性に多いのが特徴です。
これらの症状は、急に酷くなるものではなく、何年もかけて徐々に進行していくのが特徴です。
①膝の違和感・・・・・はじめは、ちょっとした動作から膝の違和感が始まります。膝が重たく感じ、なんとなく膝の歯車がかみ合わない感じで膝の痛みになります。
②膝のこわばり・・・・起床直後、動きにくかったり、長時間座ったままでいると、関節が凝り固まったりします症状が軽いうちは、この症状は一時的なもので、凝りをほぐすように少しずつ動かしていると軽減します。ところが、重症のなるとほぐれにくくなり、関節が動く範囲が狭くなって膝の痛みをがおこります。
③膝の痛み・・・・・・症状が進行すると、徐々に膝痛を伴うようになります。
軽症のうちは、歩き始めや、膝を動かし始めたときに痛みます。
徐々に症状が進行すると機械の油が切れたときのような膝の痛みが生じ、動かしているうちに少しずつ痛みが引きますが、動かしすぎると、また痛み始めます
④膝に水が溜まる・・膝に水が溜まる症状(=関節水腫)がおきる人もいます。
膝が腫れ、水のため膝を曲げようとすると張ったような感触を受けます。
滑液包に水が多く溜まってくると、内圧が高くなって強い痛みが生じたり、周囲の静脈に炎症を起こしたりする事があります。
⑤関節の変形 ・・・・・変形性膝関節炎は、O脚気味の人に多く見られる病気でが、進行するにつれ、O脚の度合いが酷くなっていきます。これは、膝の内側の軟骨がすり減った結果、体重が膝の内側にかかるようになり、重心の軸が内側にずれるため膝痛がおきるのです。O脚はゆっくりと、少しづつ進行していきます膝痛で寝たきり予備軍にならない為に!
膝の痛みは、何よりも患部の炎症を取り除くことが最優先です。
それは、膝関節を動かすたびに関節が擦れて炎症を起こし痛みを発生させているからです。
O脚・X脚
O脚、X脚の原因は人によって様々です。
その上、肩こり、腰痛、膝痛など、不調の根本原因がO脚、X脚、偏平足、ハイアーチなどの脚部や足部の歪みがある方が非常に多いのです。
「骨盤や脚、足」の歪み、歩きグセ、姿勢、合わない靴、生活様式など・・・
大原接骨院では、お一人お一人の状態に合わせて、 『骨盤』 『股関節』 『膝』 『足首』の4つの関節を矯正し、そして関節の可動域も広げていきます。
ウォーキング指導、フットカウンセリングや生活指導、O脚エクササイズなどを行い「魅せる脚」を目指しましょう。
また、膝だけを寄せてO脚矯正するところが多い中、大原接骨院では、『骨盤の関節』、『股関節』、『膝関節』、『足関節』 の4つの関節を矯正して両脚の隙間を狭くしていきます。
また、全身の歪みを取る為、 「足」 「靴」 「歩行」「姿勢」をトータルにリセットし、「美脚」、さらには健康な「からだ美人」を作っていきます。
慢性関節リウマチ
自己免疫の異常による多発性の関節炎。膠原病のひとつ。
特徴としては、複数の関節に左右対称に起こる、安静時痛である、膝よりも手指や手首などからはじまることが多い。発症年代が30~40代が多い。
(数は少ないが、慢性関節リウマチによく似た症状で慢性関節リウマチ以外の膠原病-多発性関節炎などもある)
痛風
高尿酸血症により足の親指の付け根に突然激しい痛みがおきる疾患。
膝や肘などの関節が痛む場合もある。男性に多い。
大腿骨内側顆骨壊死
膝の上の球状の骨の一部が壊死する病気。50代の女性に多い。進行すると二次性変形性膝関節症になる。夜、睡眠中に痛むのが特徴。
結核性膝関節炎
結核菌によって引き起こされる。両膝の痛みでなく複数の関節の痛みでもない、骨萎縮と関節破壊の両方がある、変形性膝関節症や慢性関節リウマチの治療をしても改善しない、などの場合に疑われる。
膝蓋軟骨軟化症
膝蓋軟の裏側の軟骨が、大腿骨と擦れてすり減り、炎症を起したもの。軟骨の軟化・膨隆・亀裂などの変形を生じる。マラソン、ジャンプ系の競技で発症しやすい。
【主な症状・特徴】
•膝を動かす時に、ひざの皿周辺に痛みを感じる。ゴリゴリと音がすることもある
•膝の皿を押すと痛む
•膝の皿の違和感・不安定感(皿が引っかかる感じや、膝を伸ばす時にきしむ等)
•10~20代の若い女性に多く発生する
治療の流れ
- 受付

- 初診時は保険証をお持ちなり、受付にて問診票と当院の説明の入った資料をお渡しいたします。閲覧いただきましたら必要な箇所にご記入いただいてお待ちください。記入しきれなくても問診時にご相談いただいても結構です。
- 問診

- お名前をお呼びしましてから、問診をはじめます。先生が問診表をもとに自覚症状や発症状況、痛みやだるさをおうかがいします。気になる事があれば、何でもお話してください。色々な整形学的検査と確かな経験のもとに原因を探ります。
- 診察・治療説明

- 痛みやだるさのある箇所を詳しく診察いたします。痛みがでる体勢や関節の可動域などを確認し、患部の状態や原因を確認いたします。原因は千差万別ですので診察中でもお気軽にお伝えいただくことにより、根本的な治療が可能となります。
- 治療
- 症状と治療の説明をご理解いただいた上で施術をおこないます。痛みの多くは筋肉のバランスが崩れることや背骨や骨盤などが歪むことにより発生します。力を抜いてリラックスしていただき、筋肉の緊張をほぐしていきます。患者様にあった必要な治療をおこないますのでご安心ください。
- 術後の確認・説明

- 施術後の痛みや動きを確認し、日常生活で気を付けて頂きたいことや筋トレの方法やストレッチのやり方などを説明し、次回の治療の説明をします。
施術料金
保険診療
各種健康保険が使えます。
お越しの際には保険証をご持参ください。
保険診療は症状により異なりますが下記の料金が目安となります。
初診
| 3割 | 2割 | 1割 | |
| 保険の割合に よります |
~1,200円 | ~800円 | ~600円 |
2回目
| 3割 | 2割 | 1割 | |
| 保険の割合に よります |
~570円 | ~380円 | ~180円 |
3回目~
| 3割 | 2割 | 1割 | |
| 保険の割合に よります |
~480円 | ~320円 | ~180円 |
矯正治療(自由診療)
患者様によって治療内容は変わります。
診察で金額と効果をしっかりご説明いたします。
| 初回 | 2,160円~ |
|---|---|
| 2回目~ | 1,080円~ |
延長マッサージ (自由診療)
5分単位で何分でも延長することができます。
| 5分 | 540円 |
|---|---|
| 10分 | 1,080円 |
| 20分 | 2,160円 |
アクセス

大原接骨院
小田急江ノ島線
南林間駅西口より徒歩1分
スーパータイガ前
神奈川県大和市南林間1-10-19
TEL.046-273-3307
>>駅からの道のり(動画)